 A nőgyógyászat a női nemi szervek megbetegedéseivel, illetve azok kezelésével foglalkozó szakterület. Bizonyos nőgyógyászati problémák csak sebészeti úton kezelhetőek. A nőgyógyászati műtéteket minden esetben szakorvosi vizsgálat előzi meg, indokolt esetben pedig további laboratóriumi és képalkotó eljárások is. A rendszeres nőgyógyászati szűrés elengedhetetlen a sokszor tünetmentes elváltozások diagnosztizálásához. Ezen nőgyógyászati problémák korai felismerése a hatékony kezelés fontos feltétele.
A nőgyógyászat a női nemi szervek megbetegedéseivel, illetve azok kezelésével foglalkozó szakterület. Bizonyos nőgyógyászati problémák csak sebészeti úton kezelhetőek. A nőgyógyászati műtéteket minden esetben szakorvosi vizsgálat előzi meg, indokolt esetben pedig további laboratóriumi és képalkotó eljárások is. A rendszeres nőgyógyászati szűrés elengedhetetlen a sokszor tünetmentes elváltozások diagnosztizálásához. Ezen nőgyógyászati problémák korai felismerése a hatékony kezelés fontos feltétele.
A nőgyógyászati műtétek – a probléma típusától függően - különböző műtéti módokon valósíthatók meg. Így beszélhetünk laparoszkópos műtétekről, amelyek során a hasüregben törénnek a terápiás beavatkozások, hiszteroszkópos beavatkozásról, azaz méhtükrözésről, amelynek során a hüvelyen át jutunk el a méhüregbe, illetve olyan helyzet is létrejöhet, amikor nyitott hasi műtétek elvégzésére van szükség. Ezen műtéti módokról ide kattintva részletesen olvashat.
Az alábbiakban a leggyakoribb méhen végzett műtétekről nyújtunk tájékoztatást.
Abrázió, azaz egészségügyi küret
Az abrázió vagy közismert nevén egészségügyi küret/méhkaparás (curettage) a leggyakrabban végzett nőgyógyászati beavatkozás. A műtét során a méhnyálkahártya eltávolításra, majd szövettani vizsgálatra kerül, miáltal mind a jóindulatú, mind a rosszindulatú betegségek diagnosztizálhatóak. A küret bizonyos elváltozások esetén egyben gyógyító jellegű beavatkozás is.
A currettage rendellenes méhvérzések esetén lehet indokolt, általa a vérzészavar hátterében álló elváltozás azonosítható. A vérzészavar hátterében állhat:
- hormonális eltérések
- gyulladásos kórképek
- jó- és rosszindulatú daganatok
Mikor hívjuk rendellenesnek a vérzéseket?
- vérzés jelentkezése a menopauzát követően-mindig kórosnak tekintjük, ha változókori vérzést tapasztal, rögtön forduljon nőgyógyászához!
- pecsételő vagy nagyobb mennyiségű vérzés jelentkezése a menstruációk között vagy szexuális együttlétet követően
- a normálisnál nagyobb mennyiségű menstruáció (pl. ilyen esetnek számít, ha 1-2 óránként tampont vagy betétet kell cserélni)
- a menstruáció ideje hosszabb a normálisnál (időtartama meghaladja a 7 napot)
- a menstruációs vérzés egy hónapban többször is jelentkezik (gyakoribb, mint 24 nap)
A páciens anamnézise (kórtörténete) és életkora természetesen nagyon fontos tényezők a kóreredet meghatározásában, de biztos diagnózist az abrázió és az azt követő szövettani vizsgálat leletének birtokában kaphatunk. Ez alapján derül ki, hogy egy ártalmatlan elváltozásról vagy esetleg rosszindulatú daganatról van-e szó.
Pontosan milyen betegségek okozhatnak rendellenes vérzést?
- Policisztás ovárium szindróma (PCOS): gyakori kórkép, mely a petefészkek működési zavarával jár; jellemző a rendszertelen menstruáció, mely olykor sok ideig kimarad, majd visszatértekor nagyon erős formában jelentkezik
- Kismedencei gyulladás (PID-pelvic inflammatory disease): a felső genitális rendszer gyulladása (méh, petevezetők, petefészkek), mely kismedencei vagy alhasi fájdalmakkal, hőemelkedéssel/lázzal, bűzös folyással és rendellenes vérzéssel (menstruációk között vagy szexuális együttlét után) járhat
- mióma/ fibróma: nem rákos jellegű növedék a méh falában, mely erős, esetenként fájdalmas menstruációs vérzéssel járhat
- adenomyosis (adenomiózis): a normál esetben a méh üregét bélelő szövet rendellenes módon a méh falába ágyazódik
- endometriózis: a méhet bélelő méhnyálkahártya szövet megjelenése a méh üregén kívül, mint pl. a petevezetőkben, petefészkekben, hüvelyben, húgyhólyagon; veszélyei: fájdalmas, nagyobb mennyiségű menstruációs vérzés, kismedencei gyulladás, meddőség
- hypothyreosis (hipotireózis): a pajzsmirigy alulműködése következtében nem termel elegendő hormont, mely fáradékonysággal, súlygyarapodással és depresszió-érzettel járhat; ezért a vérzészavar kivizsgálásakor hipotireózis gyanúja esetén vérvizsgálat (TSH) is szükséges lehet
- polipok: jóindulatú növedék a méhben vagy a méhnyakban
- véralvadási zavarok, mint például a Von Willebrand betegség, amit a 8-as számú véralvadási faktor minőségi vagy mennyiségi hiánya idézi elő; kivizsgálása: vérvizsgálat által, mely a normálisnál alacsonyabb vérlemezkeszámot (thrombocyta) és megnövekedett APTI (aktivált parciális tromboplasztin idő- mely egy, a véralvadást vizsgáló eljárás) értékeket mutat
- méhkarcinóma/méhtestrák: a méhnyálkahártya rosszindulatú daganatos elváltozása, mely általában a menopauzát követően jelentkezik
- Orvosi kezelések nyomán:
- IUD (fogamzásgátló spirál) felhelyezése: a méhen belüli fogamzásgátló eszköz felhelyezését követő 3-6 hónapban jelentkezhet a normálisnál erősebb menstruációs vérzés
- véralvadásgátló terápia
- egyes kemoterápiás szerek
Ezek miatt fontos rendellenes vérzés és/vagy a fenti tünetek fellépése esetén jelentkeznie nőgyógyászánál. A hagyományos vizsgálati eljárások (kétkezes nőgyógyászati vizsgálat, ultrahang, vérvizsgálat) sok esetben nem képesek pontos diagnózist adni, ekkor a küret jelentheti a megoldást.
A műtét menete
Ha megszületett a döntés az abrázió szükségességéről, a műtét előtti felkészülésben az altatóorvosi (aneszteziológiai) konzultáció az első lépés. Az aneszteziológus felméri a beteg általános egészségügyi állapotát (kórtörténet, laboratóriumi leletek, EKG, egyéb vizsgálatok alapján) és ez alapján dönt a beavatkozás elvégezhetőségéről.
A beavatkozás altatásban vagy helyi érzéstelenítésben történhet és társbetegség híján egynapos ellátás keretében elvégezhető, tehát a páciens a műtétet követő néhány órás megfigyelést követően otthonába távozhat.
A curettage során a méhnyakat egyre növekvő méretű fémpálcákkal (Hegar-pálcák) kismértékben feltágítjuk, s így a küretkanál már bejuttatható a méh üregébe. A küretkanál segítségével szisztematikusan végig haladunk a méh falain és a méhnyakon, a nyálkahártyát a kanál éles felével eltávolítjuk. A kaparékot ezután szövettani vizsgálatra küldjük. A beavatkozás általában nem tart tovább 15 percnél.
A lehetséges szövődmények
A legnagyobb gondossággal végzett orvosi beavatkozás ellenére is kialakulhatnak szövődmények.
- A legnagyobb odafigyelés ellenére is előfordulhat, hogy a méh falát a vékony műszerrel akaratlanul átszúrják. Ez többnyire veszélytelen és nem igényel ellátást, csak megfigyelést. Nagyobb sérülés vagy vérzés esetén a helyreállítás, illetve a vérzés megállításának érdekében a műtét kiterjesztése (laparoszkópia-hastükrözés vagy laparotómia-hasmetszés által) válhat szükségessé.
- Gyulladás fellépése bármely műtét után előfordulhat, mely szükség esetén antibiotikummal kezelhető. Ha a műtétet követő 2-3 napnál tovább tartó vérzés, bűzös hüvelyi folyás, alhasi fájdalom vagy hőemelkedés/láz jelentkezne, azonnal forduljon operáló orvosához, hogy a célirányos kezelést mihamarabb megkezdhessék.
- A műtétet követő néhány napban jelentkező utóvérzés a beavatkozás ismert velejárója. Ha a menstruációs vérzésnél nagyobb mennyiségű vagy elhúzódó vérzés jelentkezne, keresse fel kezelőorvosát.
A méhkaparás utáni teendők
A műtétet követő néhány órás megfigyelést követően, ha a beteg jól érzi magát, tud enni, inni, vizelni és szövődménymentes volt a műtét, otthonába távozhat. A műtétet követő napon általában vissza is lehet térni a mindennapi teendőkhöz. A gyógyulási folyamat átlagosan nem tart tovább 2-4 napnál, mely idő alatt a nagyobb fizikai megterhelés kerülendő. A műtétet követő 2 hétben nem ajánlott a hüvelyi szexuális együttlét, a tamponhasználat, a hüvelyöblítés és a kádban/úszómedencében való fürdés. A műtétet követő 4-6 hét után kontrollvizsgálat szükséges.
A beavatkozás után 2 héttel kell jelentkeznie a szövettani vizsgálat eredményéért és ekkor, az elváltozás jellegétől függően beszélik meg a további kezelési stratégiát kezelőorvosával. A műtétet követő 4-6 hét elteltével nőgyógyászati kontrollvizsgálat szükséges.
Diagnosztikus hisztereszkópia
A hiszteroszkópia során a méh belső üregét vizsgálják egy speciális endoszkóppal, a hiszteroszkóppal. Az eszközt a hüvelyen, a méhszájon és a méhnyakon át vezetik a méh üregébe.
A beavatkozás során alaposan megvizsgálható a méhnyálkahártya és méh szövetei, ezáltal kizárhatók vagy megerősíthetők a jó és rosszindulatú elváltozások.
Milyen panaszok esetén lehet szükség diagnosztikus hiszteroszkópiára?
Ha más, képalkotó diagnosztikai vizsgálat, például ultrahang, röntgen, CT, MR során felmerül valamilyen méhen belüli elváltozás gyanúja. Ilyenek lehetnek pl. a mióma, a polip vagy a tumor. Ha ismétlődő vetélések történnek, vagy meddőség esetén az okok felderítése érdekében szükséges lehet a diagnosztikus hiszteroszkópia elvégzése. Vérzészavarok esetén, különösen menopauza után szintén indokolt lehet e diagnosztikai eljárás alkalmazása.
A vizsgálat során lehetőség van bizonyos felismert elváltozások kezelésére, műtéti megoldására is. Ebben az esetben a beavatkozást operatív hiszteroszkópiának nevezzük.
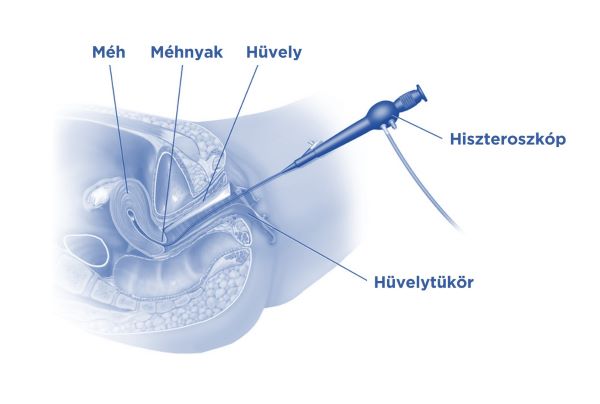
A műtét intravénás altatásban vagy helyi érzéstelenítésben, enyhe nyugtatókkal kombinálva végezhető. Az eszközt a méhnyakon át a méhűrbe vezetjük. Műtéti beavatkozás esetén a méhszáj tágítása is szükséges. A hiszteroszkópon lévő kamerán keresztül láthatóvá válik a méh belső felszíne, a petevezetékek méhűri szájadéka, és felfedezhetők az esetleges elváltozások pl. polip, mióma, összenövések, fejlődési rendellenességek vagy alaki elváltozások.
Terhességmegszakítás (interruptio) a 12. hét előtt
A terhességmegszakítás, vagyis interrupció vagy művi abortusz egy orvosi beavatkozás, mely során a nem kívánt terhesség megszakítása történik egy kisműtét által. Háromból egy nő élete során átesik egyszer abortuszon.
Magyarországon a terhesség-megszakítás feltételeit az 1992. évi LXXIX. Törvény határozza meg.
A terhesség korát az utolsó menstruáció első napjától számoljuk, ha Ön nem biztos ebben az időpontban, az ultrahangvizsgálat által körülbelüli képet kaphatunk a magzat korárról. Mamnapság az interrupciós eljárás sokkal biztonságosabb, mint korábban volt.
A döntésről:
Néhány nő teljesen biztos abban, hogy abortuszt szeretne, míg mások számára a döntés nagy dilemmát okoz. Fontos kiemelni, hogy sok dolgot kell átgondolni a döntés meghozatala előtt, de a döntés joga természetesen csakis az Öné.
Első lépésként minden nőnek kötelező időpontot kérnie és ellátogatnia a Családvédelmi Szolgálathoz és egy konzultáción részt venni, ahol ismertetik a lehetőségeket és segítenek a döntésben. A Családvédelmi Szolgálat munkatársának személyesen kell a kérelmet előterjeszteni, a terhességet megállapító (terhességi gyorsteszttel és ultrahanggal) szülész-nőgyógyász szakorvos által kiállított igazolás benyújtása mellett.
Ez az intézkedés a magzat életéről való döntés kellően megalapozottságát célozza. Emellett ossza meg kérjen tanácsot bárkitől, akivel szívesen megosztja ezt e tényt, például családjával, párjával. Ha nem szeretné megosztani senkivel, a várandósság és az abortusz tényéről természetesen Önön kívül senki nem fog tudomást szerezni.
Intézményünkben a terhesség 12. hetéig végzünk művi abortuszt, amennyiben a műtétet
-
- azt az állapotos nő egészségét súlyosan veszélyeztető ok indokolja
- a magzat orvosilag valószínűsíthetően súlyos fogyatékosságban vagy egyéb károsodásban szenved
- a terhesség bűncselekmény következménye
- az állapotos nő súlyos válsághelyzete esetén.
A beavatkozásról
A Családvédelmi Szolgálat engedélyének birtokában keresse fel kezelőorvosát, aki előjegyzi a műtétre.
A vákuum aspirációt altatásban vagy helyi érzéstelenítésben lehet végezni. A méhkaparáshoz hasonlóan első lépésként a méhszájat egyre növekvő átmérőjű fémpálcákkal (Hegar-sor) egymás után a nyakcsatornába feldugva szétfeszítjük. A megfelelő tágasság elérése után egy enyhén hajlított szívócsövet (vákuum aspirátor) vezetünk a méh üregébe. Az eszköz segítségével a méh tartalmát kiszívjuk, kiürítjük. Végezetül a küretkanállal méhkaparást végzünk, mely által a méhben esetlegesen visszamaradt magzati szövetek és mellékrészek maradéktalanul eltávolításra kerülnek. A beavatkozás rendszerint nem tart tovább 10-15 percnél.
A műtét után néhány órás megfigyelést követően a páciensek haza is térhetnek, amennyiben szövődmény nem lépett fel.
Esetleges szövődmények:
A legnagyobb gondossággal végzett orvosi beavatkozás ellenére is kialakulhatnak szövődmények.
- Fontos kiemelni, hogy a beavatkozás során az operáló orvos „vakon" dolgozik, csak érzés és hallás alapján tudja, hogy hol tart a beavatkozás. Így a legnagyobb odafigyelés ellenére is előfordulhat, hogy a műtéti eszköz által kilyukad a méh fala. Ez többnyire veszélytelen és nem igényel ellátást, csak megfigyelést. Nagyobb sérülés vagy vérzés esetén a helyreállítás, illetve a vérzés megállításának érdekében a műtét kiterjesztése (laparoszkópia-hastükrözés vagy laparotómia-hasmetszés által) válhat szükségessé.
- A méh fertőzése is bekövetkezhet, hiszen a nyakcsatorna tágítása nyomán a baktériumok átvándorolhatnak a hüvelyből a méh üregébe. A fertőzésre alhasi fájdalom, láz hívhatja fel a figyelmet. Antibiotikumos kezeléssel vethetünk véget az állapotnak.
- Magzati mellékrészek visszamaradása a méh üregben, mely gyulladást, erősebb vérezgetést okozhat és egy ismételt kürettel, illetve antibiotikummal kezelhető.
- A petevezeték elzáródása a méhüregi fertőzés következményeként létrejöhet. Ez később megnehezítheti a teherbeesést, illetve helyreállító műtétet, vagy lombikbébi kezelést igényelhet.
- Későbbi terhességek során méhtapadási rendellenességek fordulhatnak elő, amely veszélyeztetheti a terhességet (vérzést okozhat) és a szülést követően megnehezítheti a méhlepény kiürülését. Ekkor megoldásként újabb méhkaparás, hatástalansága esetén pedig akár méheltávolítás jöhet szóba.
- Nagymérvű vérzés ritkán előfordulhat. Ekkor a műtét kiterjesztése laparotomiává (hasmetszéssé) válhat szükségessé.
A fent említett szövődmények igen ritkák. Fontos kiemelni, hogy a komplikációk bekövetkeztének valószínűsége a terhességi kor előrehaladtával nő. A leírt szövődmények bekövetkezte esetén további kezelésre, esetleg műtétre szorulnak (ahogy a példákban is olvasható). A legtöbb esetben abortuszt követően nem csökken az esély a későbbiekben egy természetes úton létrejövő terhességre és annak egészséges kihordására.
A beavatkozás ismert velejárója a tompa alhasi fájdalom és a hüvelyi vérzés, melyek általában 1-2 hétig tarthatnak. Enyhe vérezgetés akár egy hónapig is előfordulhat. Fájdalom esetén ibuprofen tartalmú készítmény, vérzés esetén pedig tisztasági betét (nem tampon, mert az növelheti a fertőzésveszélyt) alkalmazása javallott.
Ha erős vérzést vagy fájdalmat, bűzös hüvelyi folyást vagy lázat, esetleg a terhességre jellemző tüneteket (émelygés, hányás, mellfeszülés) tapasztal, azonnal értesítse kezelőorvosát.
Az abortuszt követően:
Amennyiben nem léptek fel szövődmények, a méh nyálkahártyája néhány menstruációs ciklus elteltével regenerálódik. Fontos tudni, hogy az abortuszt követően rendszerint rögtön lehetséges az újbóli teherbeesés, így ha már késznek érzi magát a szexuális életre (általában az első menstruációs vérzésig nem javasolt), fontos, hogy megbízható fogamzásgátló módszert alkalmazzon! Ha Ön újból szeretne teherbe esni, ajánlott várnia 2-3 normál ciklus lezajlása utánig, addig pedig gumióvszerrel védekeznie. Ezután már minden további nélkül nyugodtan vállalható egy következő várandósság.
Az interruptio tehát egy igen biztonságosnak mondható eljárás, ám fontos kiemelni, hogy számos egészségügyi veszélye, érzelmi és fizikai következménye lehet. Ezért bíztatunk mindenkit a megfelelő fogamzásgátlási módszer alkalmazására, melynek kiválasztásában szülész-nőgyógyász szakembereink szívesen állnak rendelkezésére!
Spontán vetélés műtéti befejezése (Curettage abortus incompletus, missed abortion esetén)
Spontán vetélésnek nevezzük a terhesség megszakadását a 24. terhességi hét előtt, ha a magzat világra jövetelekor életműködéseket nem mutat, és súlya nem éri el az 500 grammot, és a vetélés észlelhető külső behatás nélkül következett be. A műtét során a spontán vetélés után visszamaradt terhességi szövet, illetve az elhalt terhesség kiürítése történik a méhűrből.
A vetélések egy része már a klinjkai felismerés előtt bekövetkezik, amelyet csak a szokásosnál bővebb, elhúzódóbb, esetleg pár napos késéssel jelentkező menstruációként érzékelnek az érintettek.Egyes becslések szerint a megfogant várandósságok akár 30-40 százaléka is megszakad ebben a korai időszakban. Okozhatja ezt, ha az embriókezdemény nem volt életképes, egészséges, vagy problémák jelentkeztek a beágyazódásban.
Ha a terhesség már felismert, akkor is előfordul a korai spontán vetélés, a becslések szerint az esetek 15-20%-a veszteséggel végződik. Ez azonban – ha az utolsó menstruáció első napjától számított körülbelül 7. hét után következik be- már nem marad észrevétlen: a menstruációs görcsnél erősebb méhösszehúzódások mellett vér, véralvadékok és maga az embrió is kilökődik a méh üregéből.
A terhesség betöltött 16. hete előtt a vetélés többnyire egyetlen szakaszban következik be, ekkor a magzat és mellékrészei (burkok, lepény) együtt távoznak. A 16. héttől a vetélés – a szüléshez hasonlóan – kétszakaszos: először a magzat távozik, majd a lepény. A vetélésnek mindkét esetben vannak előre jelző tünetei vérzés és alhasi fájdalmak formájában.
A korai vetélés, mint gyűjtőfogalom, az alábbi eseteket foglalja magában:
- Kezdődő vetélésről (abortus incipiens).beszélünk, ha a nyakcsatorna nyitott, de a magzat és/vagy mellékrész még nem távozott.
- Tökéletlen vetélésről (abortus incompletus) beszélünk, ha a magzat és/vagy mellékrészei már távoztak, de a méh nem ürült ki teljesen,
- Teljes vagy komplett a vetélés, ha a méh teljesen kiürült (abortus completus).
- Megkésett vetélésről (missed abortion) akkor beszélünk, ha a magzat elhal, de kilökődése spontán nem indul meg.
A műtét során a spontán vetélés után visszamaradt terhességi szövet, illetve az elhalt terhesség kiürítése történik a méhűrből. A vetélés műtéti befejezésére azért van szükség, mert a terhességi szövet visszamaradása következtében elhúzódó vérzés, súlyos méh vagy kismedencei gyulladás alakulhat ki, összenövések keletkezhetnek a méhűrben. A műtét során gondoskodunk tehát arról, hogy semmilyen magzati vagy magzati mellékrész, vérömleny ne maradhasson a méh üregében. A beavatkozás nélkül meddőség alakulhat ki, vagy súlyosabb szövődmények esetén akár még a méh eltávolítása is szükségessé válhat.
A beavatkozás eltérő módon alakul a korábban már szült, vagy a még nem szült nőknél, illetve attól függően, hogy a vetélés a 12. hét előtt, vagy az után zajlott le. A műtétet helyi érzéstelenítésben vagy rövid ideig tartó altatásban végezzük.
A már megindult vetélés esetén a folyamat spontán lezajlásáról gondoskodunk, steril körülmények között. Gyulladásos eredet gyanúja esetén antibiotikumot is alkalmazunk.
A következő terhesség vállalása előtt törekedni kell a vetélést előidéző alapbetegség kimutatására. Számtalan ok állhat a háttérben, a sárgatest elégtelenségtől a fertőző betegség meglétén, a méhnyak elégtelenségen át a kromoszóma rendellenességig.
Konizáció (conisatio) azaz kúpkimetszés a méhnyakon
A méhnyakrák szűrés (kolposzkópia és Pap-kenet) során észlelt, a HPV vírusfertőzés következtében rendellenes átalakult sejtek (CIN= cervikális intraepiteliális neoplázia, magyarul a méhnyak hámrétegének elváltozása, kórosan elfajult hám) okán kerülhet sor kúpkimetszésre vagy konizációra. A kórosan elfajult (diszpláziás) hámsejtek ritkán alakulnak át rosszindulatú méhnyakrákká, azonban kezelés nélkül idővel bármely páciensnél meg van az esély a sejtek rosszindulatú daganatos átalakulására. A kúpkimetszés során ezen abnormális, diszpláziás méhnyak sejtek kerülnek eltávolításra.
A konizáció célja a rákszűrés során talált elváltozás eltávolítása és szövettani vizsgálata. A szövettani lelet segítségével pontos diagnózist kapunk az elváltozást alkotó sejtek rosszindulatúságának mértékével kapcsolatban. Ezen kívül az eltávolított szövetdarabról is kiderül, hogy az épben került-e kimetszésre, tehát, hogy az eltávolítás tökéletes volt-e vagy maradtak-e még bent elfajult sejtek a méhnyakban.
Hogyan végzik a kúpkimetszést?
A beavatkozást altatásban végezzük és általában nem tart tovább 15-20 percnél. A műtét során a méhnyak hüvely felőli végéből egy néhány centiméter alapú, kúp alakú részt metszünk ki, mely szövetdarab tartalmazza a kórosan elfajult hámsejteket. A méhnyak kúpkimetszésnek két típusa létezik:
- Ún. hidegkéses technika: mely során a beavatkozást szikével végezzük és a sebszélekre öltéseket helyezünk be. E technika előnye, hogy a sebszélek szövettani vizsgálata tökéletes lehet. Hátránya a nagyobb vérzésveszély.
- Loop-kaccsal történő konizáció: a szövethenger eltávolítása egy elektromos késsel történik, melynek előnye, hogy vágás közben egyidejűleg a vérzést is csillapítja, elállítja. Hátránya az, hogy az égetéses technika következtében nem minden esetben ad egyértelmű leletet a sebszélek szövettani vizsgálata.
A műtét típusának kiválasztása során orvosa több tényezőt fog figyelembe venni:
- az elváltozás kiterjedésének mértékét, súlyosságát
- az Ön korát
- az esetlegesen fennálló menstruációs vérzészavarokat
- Az Ön döntését, szempontjait, esetlegesen fennálló társbetegségeit
Fontos kiemelni, hogy a műtét nem végezhető el várandósság alatt, így előtte –ha védekezés nélküli együttlét történt a megelőző menstruációs vérzést követően- szükséges meggyőződni arról, hogy terhesség nem áll-e fent.
Miért ajánlott a kúpkimetszés?
A beavatkozás sikeressége 95%-os. Ez a 6 hónappal későbbi kontroll rákszűrés eredményét tekintve értendő, tehát a kenetek 95%-ban újra normális, vagyis negatív eredményt ad.
Milyen következményekkel, szövődményekkel járhat a műtét?
Minden egyéb orvosi beavatkozáshoz, műtéthez hasonlóan a konizáció esetén is – ritkán ugyan, de –felléphetnek mellékhatások, komplikációk:
- Erős vérzés a műtét során vagy azt követően 10 - 14 nappal
- Fertőzés, mely antibiotikum szedését igényelheti
- Ritkán méhnyak-elégtelenség léphet fel a műtétet követően, mely a méhnyak záróképességének csökkenését jelenti. Ennek következtében minimálisan emelkedik az esély a koraszülésre és korai burokrepedésre (melynek következménye a magzatvíz elfolyása) a későbbi terhességek során. Fontos kiemelni, hogy a beavatkozás nem okoz meddőséget vagy vetélést a későbbiekben.
- A méhnyakcsatorna 5-ből 1 esetben hegesedés következtében szűkülhet. Ezen szövődmény a későbbiekben újabb műtétet igényelhet, mely során a méhnyakcsatorna átjárhatóságát állítják vissza.
Ha bármi kérdése, aggodalma lépne fel a műtéttel vagy annak szövődményeivel kapcsolatban, kezelőorvosa szívesen válaszol. A beavatkozást minden esetben a lehetséges kockázatok és előnyök felmérésével, azok összehasonlítását követően végezzük.
Mire számíthatok a beavatkozást követően?
A műtét során a húgyhólyagba katétert vezetünk, mely általában a beavatkozást követő 24 órán belül eltávolításra is kerülhet. Kúpkimetszést követően néhány órás ágyban fekvés szükséges, mely során az esetleges erősebb vérzés bekövetkezte kizárható. Esetenként a beavatkozás napján, este már haza is mehet, de előfordul, hogy 24-48 órás kórházi bennfekvés szükséges.
A konizációt követő tanácsok, melyek a felépülést megkönnyíthetik, elősegítik:
- Fájdalomcsillapítás: Sok esetben a páciensek nem éreznek fájdalmat a beavatkozás után. Ha Önnél mégis fellép hasi vagy kismedencei fájdalom, orvosa utasítása szerint paracetamol tartalmú fájdalomcsillapítót vehet be (kövesse orvosa utasítását, a megengedettnél nagyobb adagot soha ne vegyen be!).
- Vérzés: Némi vérzés, barnás-feketés vagy átlátszó hüvelyi folyás a műtétet követő 6 hétig elő szokott fordulni. A menstruációs vérzés erősségében és gyakoriságában változásokat tapasztalhat 2-3 hónapig. A beavatkozást követően 4 hétig kerülje az egészségügyi tampon használatát. Ha erős, piros vérzés, vagy bűzös folyás lépne fel, arról mihamarabb értesítse kezelőorvosát!
- Szexuális együttlét: A vérzés, fertőzés esélyének minimalizálása érdekében ajánlott a hüvelyi együttlét elkerülése 4 héten keresztül.
- A munkába- és az mindennapi tevékenységekhez való visszatérés: 2 hétig kerülje a kádban fürdést és az úszást. A szokásos tevékenységek –könnyű testmozgást is beleértve- a műtét előtti aktivitással folytathatók. Munkájához saját belátása, közérzete szerint térjen vissza. Az altatás következtében legalább 24 órán pihenés javallott.
- Alkoholfogyasztás: Mérsékelt alkoholfogyasztás megengedett, kivéve ha metronidazol tartalmú antibiotikumot kell szednie a műtétet követően. Ilyen esetben alkohol nem fogyasztható.
A műtétet követően orvosával megbeszélt időpontban kontrollvizsgálat javasolt.
Visszatérhet a rosszindulatú elváltozás (diszplázia)?
Esetenként az elváltozás visszatérhet, melyre leggyakrabban a beavatkozást követő 2-3 évben kerül sor. Ezért a műtétet követően is ajánlott a rendszeres –évente, HPV fertőzés esetén 6 havonta történő- nőgyógyászati rákszűrés.
Méheltávolítás (Hysterectomia)
A méheltávolítás, azaz hysterectomia (ejtds: hiszterektómia) egy nőgyógyászat-sebészeti beavatkozás, mely során a méh eltávolításra kerül. Következésképpen a beavatkozást követően nem jelentkezik havi vérzés és a teherbeesés sem lehetséges többé. A műtét a 40-50 éves nők körében a leggyakoribb.
A hiszterektómia egy nagy volumenű műtét, hosszú felépülési idővel, így csupán akkor indokolt, ha egyéb, kevésbé invazív (a test üregébe hatoló) kezelések már kipróbálásra kerültek, de mégsem bizonyultak elégségesnek az adott betegség gyógyításában. Ez alól kivételt jelenthetnek a rosszindulatú daganatok, amelyek egyetlen lehetséges kezelése - előrehaladott stádiumban - a hiszterektómia.
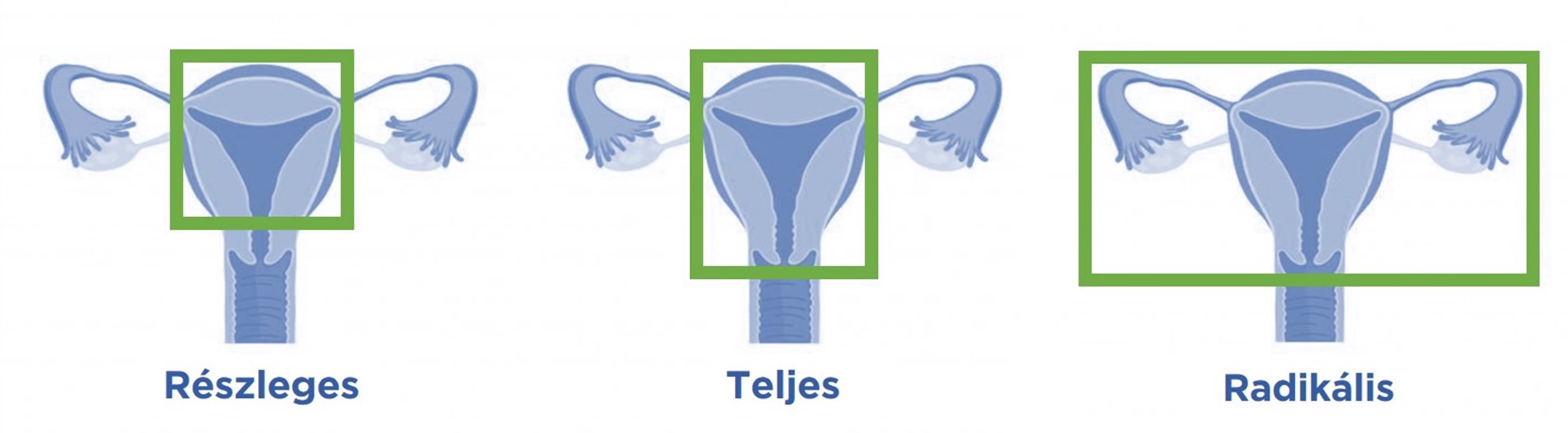
Attól függően, hogy a méheltávolítást milyen elváltozás teszi szükségessé, annak három típusa kerülhet szóba.
A méheltávolítása fajtái:
Milyen betegségek következtében lehet szükség méheltávolításra?
- Túlzottan erős menstruációs vérzés: Ha a menstruációs vérzés rendszeresen nagy mennyiségű, erős alhasi fájdalommal és görcsökkel jár, az az életminőséget jelentősen befolyásolhatja. Ezt esetenként myoma (magyarul mióma, a méh izomrétegének jóindulatú daganata) okozhatja, de sokszor szervi eltérés nélkül is jelentkezhet. Egyes esetekben a méh eltávolítása jelentheti az egyetlen megoldást (ha egyéb gyógyszeres kezelések nem váltak be, a menstruációs vérzések jelentősen kihatnak az életminőségre, és Ön már nem szeretne több gyermeket szülni).
- Régóta fennálló kismedencei fájdalom:
- Bakteriális medencegyulladás (PID- pelvic inflammatory disease), mely időben észlelve antibiotikummal kezelhető, de egyéb esetben szétterjedve károsíthatja a méhet és a petevezetőket, mely hosszú távú fájdalomhoz vezet. A hiszterektómia optimális megoldás lehet azon nők számára, akiknek e betegség komoly fájdalmat okoz és a későbbiekben már nem kívánnak teherbe esni.
- Endometriózis: A betegség lényege, hogy méhnyálkahártya található a méh üregén kívül, bárhol a testben. Legtöbbször a petefészekben, a petevezetékben, a hólyagon és a végbélen. A méhen kívüli nyálkahártya sejteket körülvevő szövetek begyulladhatnak, ami szövetkárosodáshoz vezet. A tünetek és a lehetséges szövődmények a következők lehetnek: fájdalom, erős és rendszertelen menstruáció, meddőség. Ha az endometriózis a méhet érinti és egyéb, kevésbé radikális kezelések nem bizonyulnak hatásosnak és a páciens már nem tervez gyermekvállalást, a hiszterektómia végleges megoldást nyújthat.
- A méh prolapszusa (előreesése): A méh stabilizálását végző szalagok és a medencefenék izmainak gyengesége miatti méh előreesés, melyet sokszor a szülés folyamata okoz. A tünetei lehetnek: hátfájdalom, idegentest érzés a hüvelyben, vizelettartási panaszok, a szexuális együttlét közbeni nehézségek, fájdalom. A hiszterektómia megoldhatja a panaszokat, hiszen az alátámasztását vesztett méh eltávolításra kerül.
- A méh jóindulatú tumorai, leggyakrabban myoma (mióma): tünetei lehetnek: fájdalmas, erős menstruációs vérzés, alhasi fájdalom, gyakori vizelés, székrekedés, fájdalom szexuális együttlét során. Hiszterektómia indokolt, ha a tumor nagy, vagy erős vérzést okoz és Ön már nem szeretne több gyermeket szülni.
- A méhtest, a méhnyak, a petefész(k)ek és a petevezetők rosszindulatú daganatai: ha a tumor már előrehaladott állapotban kerül felismerésre, a hiszterektómia lehet az egyetlen kezelési lehetőség.
Mit kell átgondolni a műtét előtt?
Ha az orvosa felállította az Ön betegségének diagnózisát, mely a hiszterektómia által kezelendő, következő lépésben a műtét módját kell meghatározni. Ez azt jelenti, hogy adott esetben a méhnyak és a petefészkek is eltávolításra kerüljenek-e. Ez a döntés az Ön korábbi kórtörténetén, orvosa javaslatán és az Ön személyes véleményén múlik.
Fontos a döntéséhez, hogy tisztában legyen a méheltávolítás módjaival és az egyes műtéti típusok lehetséges következményeivel.
Milyen típusai vannak a hiszterektómiának?
A műtéti típus kiválasztásában közre játszik: az Ön alapbetegsége(i) és, hogy a környező ivarszervek biztonságosan bennhagyhatók-e (tehát van-e pozitív családi kórtörténet petefészek és/vagy emlőtumorra). A főbb műtéti típusok:
- Szubtotális hiszterektómia (Amputatio supravaginalis corporis uteri s.Chrobak), Chrobak műtét: a méhtest kerül csak eltávolításra, a méhnyak és a petefészkek is a helyükön maradnak.
- Totális hiszterektómia: a méhtest és a méhnyak eltávolítása.
- Totális hiszterektómia mindkétoldali szalpingo-ooforektómiával: a méhtest, a méhnyak, petevezetékek (ooforektómia), és a petefészkek (ovariektómia) kivétele.
- Radikális hiszterektómia: a méh és az azt körülvevő szövetek eltávolítása, beleértve a petevezetékeket, a petefészkeket, nyirokcsomókat, zsírszövetet és a hüvely egy részét. Erre az eljárásra rosszindulatú daganatok esetén lehet szükség, ha kemoterápia vagy a sugárkezelés nem alkalmas a beteg számára, vagy nem bizonyultak hatásosnak.
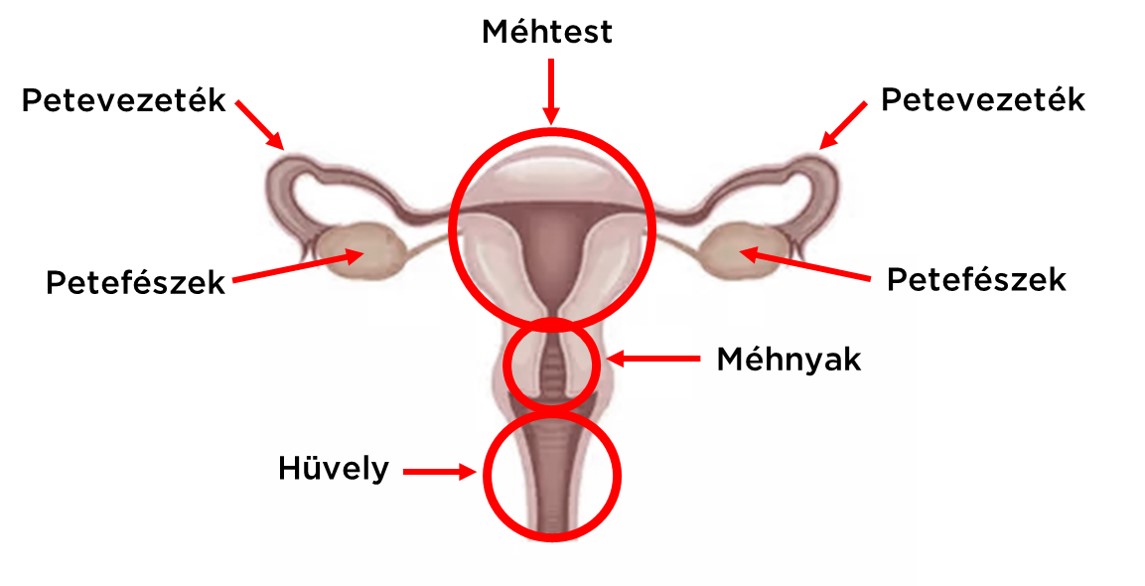
Szubtotális hiszterektómia, Chrobak műtét:
A műtét során a méhtestet eltávolítjuk, de a méhnyakat megőrizzük. Ennek következtében a páciens menstruációja kis mértékben – jelzés szerűen - továbbra is megmaradhat, illetve a méhnyakrák szűrést ugyanúgy rendszeresen el kell végezni. Az eljárás nagy előnye, hogy a megtartott méhnyak biztosítja a környező szerveket rögzítő szalagok közötti folytonosságot, így a hüvelyt továbbra is eredeti helyéhez rögzíti. Mivel a hüvely nem rövidül meg és a méh-ideg fonat sem sérül, így nem csökken a szexuális élvezet.
A műtétet laparoszkópos technikával végezzük, a hasfalon ejtett apró lyukakon keresztül, a hasfal felvágása nélkül, ami gyorsabb, kockázatmentesebb és szinte hegmentes gyógyulást biztosít.
Totális hiszterektómia:
Az eljárás során a méhtest mellett a méhnyak is eltávolításra kerül. Ha Önnek rosszindulatú méhnyak-, petefészek-, vagy méhtest daganata van, a radikális hysterectomia által a daganat szóródása sok esetben megelőzhető. Ha mégsem, akkor is segíthet növelni a kemoterápia hatását, az immunrendszer tumorellenes működését, mely által a túlélés javul. Ha Önnek nincs daganata, a méhnyak eltávolításával az esetleges későbbi tumorképződés kivédhető. De természetesen ez kizárólag az Ön döntésén múlik. Sok nő nem egyezik bele a méhnyak eltávolításába, mert a lehető legtöbbet kíván megtartani reproduktív rendszeréből.
Totális hysterectomia és a petefészkek eltávolítása (salpingo-oophorectomia):
A méh (és esetenként a méhnyak) mellett a petefészkek (orvosi szóval ovárium) és a petevezetékek is eltávolításra kerülnek. Erre akkor van szükség, ha emelkedett rizikó áll fenn egy későbbi megbetegedésre, például petefészekrákra. Ha az Ön családjában előfordult rosszindulatú petefészek- és/ vagy emlőtumor, a petefészek eltávolítása által Önnél megelőzhetőek ezek a betegségek. Menopauzán átesett (vagy menopauzához közeli életkorban lévő) nőkön az eljárást általában szintén megcsinálják a petefészek rákos elváltozásainak megelőzése érdekében, negatív családi kórtörténet esetén is. De az egészséges petefészkeket érdemes lehet bent hagyni, hiszen számos hormont termelnek, melyeknek szerepük van az osteoporosis (oszteoporózis, vagyis csontritkulás, mely gyenge és törékeny csontokban nyilvánul meg) megelőzésében, a libidó- és a szexuális öröm fenntartásában. A petefészek eltávolításának szükségessége sokszor a hysterectomia alatt derülhet csak ki, ezért érdemes előre megbeszélni az operáló orvossal, hogy adott esetben Ön hozzájárul-e –rákmegelőzés céljából-a petefészkek eltávolításához.
Milyen műtéti behatolások által lehetséges a hiszterektómia kivitelezése?
- Vaginális hiszterektómia: A méhtest és a méhnyak a hüvelyen keresztüli eltávolítása speciális eszközök segítségével. Az eljárás általában egy órát vesz igénybe és altatás vagy gerincvelői érzéstelenítés segítségével végezzük. A vaginán keresztül történő méheltávolítás kevésbé invazív, tehát kevesebb kórházban töltött időt igényel és gyorsabb gyógyulással, kevesebb fájdalommal jár.
- Abdominális (vagyis hasi) hiszterektómia: A méhtest (a méhnyakkal vagy anélkül) az alhason ejtett metszésen át kerül kivételre. Hasi hisztrektómiára akkor van szükség, ha a páciensnek nagyméretű miómája vagy rosszindulatú kismedencei tumora van, illetve, ha a petefészkek eltávolítása is szükséges. A bemetszés lehet vízszintes (a bikinivonalban) vagy függőleges (a has közepén, a köldököt és a bikinivonalat összekötő vonalban). Utóbbit általában mióma göbök és egyes rosszindulatú daganatok eltávolításának céljából alkalmazzuk. A beavatkozás nagyjából egy óra leforgása alatt elvégezhető és általános altatásban végezzük.
- Laparoszkópos hiszterektómia (kulcslyuk sebészet): A méh eltávolítása laparoszkópos eszközökkel történő aprítás után, kis darabokban történik. Az eljárás általános altatásban történik. A hasfalon ejtett 1-2 cm-es metszéseken és/vagy a hüvelyen át bevezetett kamera, illetve laparoszkópos sebészi eszközök által távolítjuk el a méhtestet, a méhnyakat, és szükség esetén egyéb szöveteket, szerveket. Napjainkba ez a legmodernebb, legszélesebb körben ajánlott eljárás.
A hiszterektómia módjától függetlenül a műtét előtt a lehető legjobb egészségi állapot elérésére kell törekednie, hiszen ezáltal a műtét utáni szövődmények esélye és a felépülés ideje csökkenthető. Ennek elősegítése érdekében az alábbi lépések betartása javasolt:
- hagyja abba a dohányzást
- táplálkozzon egészségesen
- végezzen rendszeres testmozgást
- adjon le a súlyából (ha ön túlsúlyos)
Milyen komplikációk léphetnek fel hiszterektómia kapcsán?
A szövődmények előfordulásának kockázata alacsony. Ha mégis bekövetkeznének, többek között az alábbiak lehetnek:
- Erős vérzés: bármely nagyobb műtét (nőgyógyászati, hasi, egyéb) kapcsán felléphet, bekövetkezte esetén vérátömlesztésre lehet szükség.
- Fertőzés: minden műtét során előfordulhat; lehet sebfertőzés vagy húgyúti fertőzés; általában nem súlyos és antibiotikummal jól kezelhető.
- Környező szervek sérülése (húgyhólyag-, húgycső, vagy bélsérülés):
- A húgycső sérülései: ritkák és azon nyomban helyreállíthatók.
- Hólyag- és bélsérülések: ritkák; okozhatnak fertőzést, inkontinenciát, urgenciát (gyakori, sürgető vizelés); de a sérülések általában a hiszterektómiás műtét során helyre is állíthatóak; esetenként hólyagkatéter behelyezése (a vizelet elvezetése érdekében) és/vagy colostomia (a vastagbél időleges kivezetése a hasfalra a béltartalom gyűjtése céljából) szükséges lehet
- Az altatásra fellépő súlyos reakciók: idegrendszeri károsodás, allergiás reakció, halál (utóbbi nagyon ritka, gyakorisága: 1 a 100.000-ből és 1 a 200.000-ből között van)
- Trombózis: A trombózist a vénákban keletkező vérrögök okozzák és minden műtét és az azt követő immobilizáció (a mozgás hiánya miatt a véráramlás lelassul) hajlamosít a kialakulására. Ezért az operáció után a lehető leghamarabbi mobilizációt javasolt, illetve véralvadásgátló injekciók adása is szükségeltetik.
- Hüvelyi szövődmények: melyek terjedhetnek a lassú sebgyógyulástól a hüvelyboltozat prolapszuásig (előesés).
- Petefészek elégtelenség: a petefészkek vérellátása részben a méh verőere által biztosított, ami a műtét során eltávolításra kerül. Következésképpen a bennmaradt petefészek vagy petefészkek vérellátása lecsökken, így funkciójuk is károsodik, mely alacsonyabb hormontermelésben, korábbi menopauzában nyilvánul meg.
- Menopauza: mindkét petefészek eltávolítása esetén.
Hogyan fog zajlani a felépülés folyamata?
A műtét utáni ébredéskor fáradtságot és némi fájdalmat érezhet, ami teljesen normális hysterectomiát követően. Fájdalomcsillapító terápia segít a sajgó érzés enyhítésében. Ha hányingert érezne az altatást követőn, az gyógyszeresen szintén kezelhető. Ezen kívül enyhe székelési ingert is tapasztalhat, ami teljesen normális. A beavatkozást követően a műtéti sebre kötés kerül és a kar egyik vénájába vezetett kanülön keresztül infúziót fog kapni. Ha hasi hysterectomia történt, egy kis csövet fognak beültetni 1-2 nap erejéig, amin keresztül a hasüregből a felesleges vér és egyéb folyadék a külvilág felé ürülhet. Hüvelyen át történő beavatkozás után a vaginába egy gézpólyát helyeznek, ami segít minimalizálni a vérzés veszélyét (általában 24 órán keresztül marad bent). A húgyhólyagba katétert helyeznek közvetlenül a műtétet megelőzően, ami segíti a normális vizeletürítést a műtét közben és után. Eltávolítását követően a megszokott vizelési rutin normál esetben rögtön visszatér.
Az operációt követő napon már érdemes rövidebb sétára menni, hiszen így a véráramlás felélénkülhet, miáltal csökkenthetjük a mélyvénás trombózis esélyét. A mobilizációban akár egy gyógytornász szakértelmére is hagyatkozhatunk. A bőrön lévő öltések 5-7 nappal az operációt követőek eltávolításra kerülnek. A hüvelyben és a hasüregben elhelyezett varratok felszívódó anyagból készülnek, tehát ezeket nem kell kivenni.
A kórházi tartózkodás hossza a páciens életkorától és általános egészségügyi állapotától függ. Transzvaginális vagy laparoszkópos beavatkozás után ez általában 1-4 nap, hasi operáció esetén általában több, mint 5 nap. A hazabocsátás után a kezelőorvossal egyeztetett időpontban várjuk vissza kontrollvizsgálatra és érdemes a háziorvosához is ellátogatnia, aki szorosan figyelemmel követi majd az egészségügyi állapotát a felépülés során. A teljes felépülési idő általában 6-8 hét abdominális műtétet követően, vaginális és laparoszkópos beavatkozás esetén ennél általában kevesebb. Ez idő alatt a lehető legtöbb pihenés javasolt és tilos nehéz tárgyak emelése, hiszen a hasizmok és a környező szövetek gyógyulásához idő szükségeltetik.
A műtétet követően előfordulhatnak időleges mellékhatások, úgy, mint:
- Székelési- és húgyúti panaszok: székrekedés, húgyúti fertőzés, melyek könnyen kezelhetők. Igyon sok vizet (legalább 1l /20 tskg/ nap), fogyasszon rostokban gazdag ételeket (zöldségek, gyümölcsök, útifűmaghéj).
- Hüvelyi folyás: Némi vérzés, folyás előfordulhat, melynek mennyisége a menstruációs vérzés mértékét normálisan nem haladhatja meg és akár 6 hétig is tarthat. Ha ennél nagyobb mennyiségű vér, véralvadék, bűzös folyás ürülését észleli, forduljon kezelőorvosához.
- A menopauza tünetei: A petefészkek eltávolítása esetén rögtön jelentkeznek: hőhullámok, szorongás, rosszkedv, izzadás. Ezek megoldásaként orvosa hormonpótló kezelést javasolhat, mely adható tabletta, injekció és bőr alá ültetett hormonkibocsátó eszköz által. Ezek hatása általában a terápia megkezdését követő 7-10 napon belül jelentkezik.
- Érzelmi hatások: A műtétet követően nem ritka, hogy a páciensek hangulatát a szomorúság, kedvtelenség jellemzi. Sok nő úgy gondolja, hogy megfosztották nőiessége egy részétől. Ha ezek az érzések hosszútávon megmaradnak, érdemes felkeresni pszichológust, pszichiátert, vagy önsegítő csoportot, ami által a tünetek enyhülhetnek, akár meg is szűnhetnek.
Mikor térhet vissza a napi rutinjához?
- Munkába állás: A munkahelyre való visszatérés időpontja az Ön általános állapotától és az elvégzendő feladatok jellegétől függ. Ha a munkája nem igényel fizikai megerőltetést, emelgetést, úgy átlagosan 4-9 hét után újra elkezdhető.
- Autóvezetés: Ne vezessen addig, amíg nem tudja kényelmesen bekapcsolni a biztonsági övet! Ez 3-9 hétig tarthat az operációt követően.
- Testedzés, nehéz tárgyak emelése: Az operáció után a kezelőorvos személyre szabottan dönti el, hogy a beteg mikor térhet vissza a testedzéshez és milyen jellegű mozgásformát végezhet. A séta-, a sebgyógyulást követően pedig az úszás bárkinek ajánlható. A felépülés ideje alatt nehéz tárgyak emelését kerülje.
- Szex: A műtétet követően a szexuális együttlét a sebek begyógyulása és a hüvelyi folyás elállta után javallott csak, ami általában 4-6 hetet jelent. Ha a petefészkek eltávolításra kerülnek, a női nemi hormonok hiánya miatt hüvelyszárazság, libidócsökkenés jelentkezhet és a szexuális együttlét kellemetlen vagy fájdalmas lehet. Ezek a tünetek sokszor a teljes gyógyulást követően maguktól eltűnnek, ellenkező esetben pedig hormonpótló terápia segíthet.
- Fogamzásgátlás: Többé nem szükséges hiszterektómia után, hiszen a teherbeesés nem lehetséges többé. Ennek ellenére a műtétet követően is ajánlott a kondommal történő védekezés a nemi úton terjedő betegségekkel szemben.
Méhpolip (méhnyálkahártya polip, polypus endometrii, endometrium polip)
A méhpolipok a méh nyálkahártyájának (endometrium) növedékei, melyek a méh ürege felé nőnek. Nagy többségben jóindulatú elváltozásokról van szó, de egyes esetekben rosszindulatúak lehetnek vagy az idő előre haladtával elrákosodhatnak.
A polipok mérete pár milliméteres átmérőtől a golflabda méretűig változhat. A polipok széles alappal vagy egy keskeny nyéllel csatlakoznak a méh falához. Előfordulhatnak egyedül, de sok esetben egyszerre több növedék található a méhben. Általában a méh üregén belül helyezkednek el, de ritkán a méhnyakon át a hüvelybe boltosulnak.
A polipok növekedésében hormonális faktorok játszanak szerepet, a vérben keringő ösztrogén nevű hormon elősegíti a kialakulásukat.A méhpolip előfordulása a menopauzán átesett hölgyek esetén a leggyakoribb, de bármely életkorban előfordulhat.
Milyen rizikófaktorai vannak a méhpolip kialakulásának?
Az alábbi esetekben emelkedett kockázat áll fent a betegség kialakulására:
- menopauza körüli- és utáni időszak
- magas vérnyomás
- túlsúly
- a tamoxifen nevű, emlőrák kezelésére alkalmazott kemoterápiás szerrel történő terápia
Mely tünetek hívhatják fel a figyelmet a méhpolipok jelenlétére?
- szabálytalan menstruációs vérzések: szabálytalan időközökben megjelenő és/vagy egymástól eltérő mennyiségű vérzések
- menstruációk között jelentkező vérzés
- nagyon nagy mennyiségű, esetleg görcsös-fájdalmas menstruációk
- menopauza (klimax) után jelentkező vérzés
- meddőség
Fontos tudni, hogy egyes esetekben nem, vagy csak minimális (pl. pecsételő vérzés) panaszokkal jár a betegség. Ha a fenti tünetek valamelyikét észleli, keresse fel nőgyógyászát!
Meddőség hátterében felderített polipok eltávolítása szükséges, mely után a teherbeesés valószínűsége nő.
A méhnyálkahártya polipok diagnosztizálása
Ha a fenti tünetek jelentkezésekor felkeresi orvosát, a szokásos kétkezes nőgyógyászati vizsgálat elvégzését követően a következő vizsgálómódszerek állnak rendelkezésre:
- hüvelyi ultrahangvizsgálat: segítségével a megvastagodott méhnyálkahártya és a polipok a sok esetben láthatók
- hiszteroszkópia: általa a méh üregéről, faláról tökéletes kép alkotható
- méhnyálkahártya (endometrium) biopszia: hisztereszkópia során egy vékony eszköz segítségével mintát veszünk a növedékekből vagy a méhnyálkahártyából (kisméretű polipok esetén nehézségekbe ütközhet a mintavétel)
A polipok eredete lehet:
- legtöbb esetben jóindulatú
- endometrium hiperplázia: vagyis a méhnyálkahártya kóros növekedése, ami egy rákmegelőző állapotot jelent
- endometrium karcinóma: a méhnyálkahártya rosszindulatú daganata
Lehetséges kezelések
Méhpolip előfordulása esetén a következő kezelési módok léteznek:
- Megfigyelés, szoros kontroll: kisméretű, panaszokat nem okozó polipok esetén elegendő lehet, kivéve, ha nem áll fenn rákos elváltozásra emelkedett rizikó a páciensnél.
- Gyógyszeres kezelés: az ún. progesztinek és GnRH-analógok képesek enyhíteni a polip okozta tüneteket, de általában csak időleges terápiának alkalmasak, hiszen sok mellékhatásuk van és a kezelés felfüggesztése esetén a panaszok a legtöbb esetben visszatérnek.
- Hiszteroszkópos eltávolítás: jelenleg a legmodernebb sebészi eljárás a polipok eltávolítására, a lehető legkevesebb kockázattal.
A polipok az esetek nagy többségében eltávolításra kerülnek - hiszteroszkópos közepes műtét keretében -, és a kiemelt szöveteket szövettani vizsgálatra küldjük, hogy megbizonyosodjuk a növedék eredetéről és a jövőbeni kezelés irányáról. Ha az eltávolítást követő szövettani vizsgálat rákos sejtek jelenlétét mutatja ki, a további kezelésről orvosa fog tájékoztatást nyújtani.
A polipok kezelést követően esetenként visszatérhetnek, ekkor újabb kezelés válthat szükségessé.
Mióma (leiomyoma/myoma uteri)
A miómagöbök a méh izomrétegének jóindulatú túlburjánzásának eredményei. A göbök simaizomból és kötőszövetből épülnek fel és méretben igen eltérőek lehetnek.
A betegség kialakulásának pontos oka a mai napig nem ismert, de annyi tudott, hogy növekedésük az ösztrogén nevű női hormonokkal áll kapcsolatban. Általában a termékeny korban nőnek, amikor az ösztrögének szintje magas, s a menopauza után sok esetben maguktól visszafejlődnek és nem okoznak többé panaszt.
Kiket érint gyakran a betegség?
A mióma egy gyakori betegség, minden 3. nőt érint élete során. Legtöbbször 30 és 50 év között fordul elő. Túlsúly, elhízás esetén gyakoribb az előfordulása, hiszen ilyenkor az ösztrögének szintje emelkedett. Csökken a valószínűsége azon nőknél, akik korábban szültek, sőt minél több terhesség volt a múltban, annál kisebb az esély a későbbi mióma képződésre.
Milyen típusai vannak a miómának?
A göbök elhelyezkedése alapján 3 típust különböztetünk meg:
- a méh falának belsejéből növő (intramurális): a leggyakoribb típus
- a méh nyálkahártya alatt növő (submucosus): a méh üregébe felé növő, abba boltosuló göbök
- subserosus göbök: a méh külső, kötőszövetes felszíne-, illetve a kismedence felé növő tumorok, melyek akár hatalmasra is nőhetnek
A göbök széles alappal csatlakoznak a méh falához, vagy egy vékony kocsányon kapcsolódnak hozzá.
Milyen tünetekkel járhat a mióma?
A mióma sok esetben nem okoz tünetet, de az esetek egyharmadában a következő panaszok hívhatják fel figyelmünket a betegégre:
- nagyon nagy mennyiségű, esetleg görcsös-fájdalmas menstruációk
- alhasi fájdalom
- ágyéki fájdalom
- gyakori vizelési inger
- székrekedés
- szexuális együttlétkor jelentkező kellemetlen érzés, fájdalom
Ritka esetben a mióma akadályozhatja a terhesség kialakulását (meddőséget okozva) vagy annak fennmaradását.
Mivel sok esetben nem okoz panaszt, gyakran a rutin nőgyógyászati ultrahangvizsgálat során kerül felfedezésre.
A mióma kezelése
Nincs szükség kezelésre, ha a miómagöb nem okoz panaszokat vagy amennyiben azok nincsenek nagy mértékben kihatással az életminőségre. Menopauza után a tumorok rendszerint zsugorodnak és nem okoznak többé panaszt.
Tüneteket okozó elváltozás esetén, amennyiben az az életminőségre zavaró hatással van, az alábbi kezelések állnak rendelkezésre.
Tüneti kezelés: célja a menstruációs fájdalom, görcsök enyhítése.
- Hormonkibocsátó spirálok (IUS-intrauterine system): a méhnyálkahártya megvastagodását gátolják a havi ciklus során, miáltal a menstruációkor leváló nyálkahártyaréteg vékonyabb lesz, s így a vérzés és a fele járó fájdalom, görcsök mértéke is csökken.
- Tranexámsav tartalmú készítmények: erős, nagy mennyiségű menstruációs vérzés esetén alkalmazott gyógyszerek, melyek a véralvadást segítik elő. Ha a vér megalvad, kevesebb fog a külvilág felé menstruációs vérzés formájában ürülni.
- Nem-szteroid gyulladásgátlók (pl.ibuprofén tartalmú készítmények): a fájdalmas napokon (maximum napi 3-szor)történő adagolása mérsékli a menstruációval járó fájdalmat.
- Fogamzásgátlók: számos formája létezik: szájon át szedhető tabletta, hüvelygyűrű, injekció. Közös hatásuk, hogy csökkentik a vérzés mennyiségét és a menstruációs fájdalmat. Az Önnek legmegfelelőbb hatóanyagot és formát egyénre szabottan segít kiválasztani kezelőorvosa.
A miómagöbök zsugorítására rendelkezésre állnak gyógyszerek, így a GnRH-analógok és az ulipristál-acetát, melyek csökkentik a tumorok méretét, miáltal az általuk okozott panaszok enyhülnek, de ezek használata csak meghatározott ideig lehetséges az okozott mellékhatások miatt.
Műtéti kezelési módok
Erős panaszok esetén megfontolandók az alábbi műtéti beavatkozások, hiszen ezek sok esetben végleges megoldást jelenthetnek a mióma okozta tünetekre.
- Hiszterekrómia: A méh eltávolítása végleges megoldást jelent a miómás panaszokra, azok számára, akik már nem szeretnének több gyermeket. A méh eltávolításáról bővebben itt olvashat
- Miomektómia (myomectomia): a göb műtéti eltávolítása a méhfalból azok számára nyújthat alternatívát a hiszterektómia helyett, akik családtervezési szándékai még nem zárultak le. Jóllehet, ezen eljárás nem alkalmas minden esetben, alkalmazhatósága függ a göb méretétől és elhelyezkedésétől. A műtét laparoszkópia és laparotómia által is kivitelezhető, esettől függően. Ezen eljárás igen hatékony kezelése a miómának, de ritkán a göbök visszanőhetnek a későbbiek folyamán.
- Hiszteroszkópiás eltávolítás: Modern, vágás-mentes eljárás, mely a későbbiekben is lehetővé teszi a gyermekvállalást.
-
Abrázió, egészségügyi küret, altatásban354 500 Ft-tól
-
Cervix csonk eltávolitás514 000 Ft-tól
-
Conisatio altatás nélkül219 000 Ft-tól
-
Conisatio altatással394 000 Ft-tól
-
Curettage - spontán vetélés műtéti befejezése340 000 Ft-tól
-
Diagnosztikus hysteroscopia374 000 Ft-tól
-
Excisio altatás nélkül205 000 Ft-tól
-
Hasi hysterectomia1 277 500 Ft-tól
-
Hüvelyi hysterectomia977 500 Ft-tól
-
Hysteroscopos közepes műtétek (techikailag könnyű)559 500 Ft-tól
-
Hysteroscopos közepes műtétek (techikailag közepes)621 500 Ft-tól
-
Hysteroscopos közepes műtétek (techikailag nehéz)685 500 Ft-tól
-
Méhnyálkahártya eltávolítás hysteroscoppal500 000 Ft-tól
-
Méhtest eltávolítás (Chrobak műtét) laparoszkópos technikával977 500 Ft-tól














